1. Giới thiệu phòng Hồi sức hậu phẫu
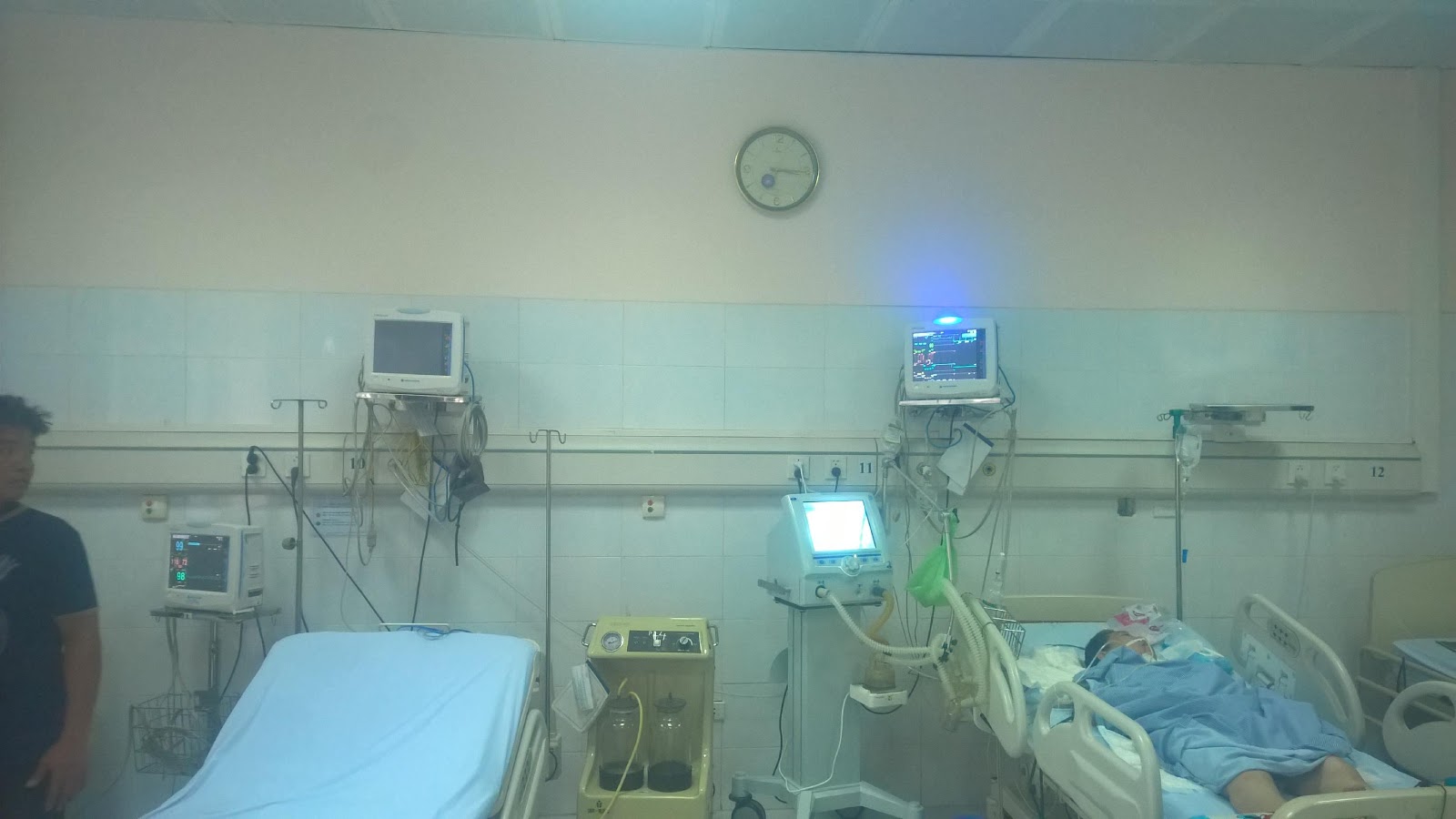
Vị trí phòng mổ thường nối với phòng hồi sức bằng hành lang kín, bằng phẳng, ánh sáng đủ và dịu, nhiệt độ cùng với nhiệt độ phòng mổ, mục đích giúp điều dưỡng chăm sóc người bệnh liên tục ngay sau mổ, gây mê và phẫu thuật viên dễ dàng thăm khám người bệnh liên tục và di chuyển người bệnh an toàn sau khi mổ. Sau mổ, giai đoạn hồi tỉnh người bệnh rất dễ bị kích thích bởi tác động bên ngoài như ánh sáng chói, tiếng động…Vì thế thường phòng hồi sức được thiết kế là phòng phải yên tĩnh, sạch sẽ, trần và tường phải sơn màu dịu, ánh sáng lan tỏa, cách âm, không nghe được tiếng động, có các ô cách ly, có hệ thống điều hòa nhiệt độ trung tâm. có thể dùng máy sưởi, các đệm hơi nóng….Nhiệt độ phòng hồi sức ở 200C – 220C), phòng kín và thông khí tốt vừa giữ nhiệt độ vừa bảo đảm vô khuẩn.
Giường nằm phải êm, chắc chắn, thoải mái, phải di chuyển được dễ dàng, có thể đặt tư thế đầu cao, đầu thấp, tư thế Fowler, 2 bên thành giường có thanh chắn bảo vệ, tránh những trường hợp bệnh nhân chưa tự chủ được có thể rơi xuống đất.
Điều dưỡng phòng hồi sức luôn được trang bị kiến thức chuyên môn cao và cập nhật liên tục về sử dụng máy móc, phương pháp mới để chăm sóc người bệnh khoa học, chính xác và an toàn.
Khoa học cũng góp phần rất lớn trong điều trị bệnh tật, vì thế phòng hồi sức luôn trang bị những dụng cụ, thuốc, máy móc hiện đại và đặc biệt:
– Trang bị dụng cụ cho hô hấp: hệ thống oxy, khí nén, máy hút, đèn soi thanh quản, mở khí quản, máy thở, bộ cấp cứu hô hấp tuần hoàn, hệ thống monitor theo dõi điện tim, huyết áp, nhiệt độ, bão hòa oxy SpO2…
– Trang bị dụng cụ cho tuần hoàn: bộ đặt CVP, bơm tiêm điện, máy truyền dịch, máy shock tim…
– Dụng cụ chăm sóc đường thở, chăm sóc vết thương, hậu môn nhân tạo, các dẫn lưu…
Vận chuyển bệnh nhân, thay đổi tư thế
Sau mổ khi đổi tư thế, vận chuyển bệnh nhân từ bàn mổ sang xe đẩy hay gường bệnh cần phải nhẹ nhàng. Thay đổi tư thế đột ngột có thể gây tụt huyết áp, trụy mạch, choáng. Trong phẫu thuật chỉnh hình nếu vận chuyển bệnh nhân không đúng cách hoặc thô bạo có thể gây ảnh hưởng đến sự thành công của cuộc phẫu thuật. Do đó tốt nhất là đặt xe chuyển bệnh nhân cạnh bàn mổ và chuyển bệnh nhân thật nhẹ nhàng sang xe đẩy. Trong tất cả các trường hợp phẫu thuật bệnh nhân cần có thể dùng loại tấm ra vải kê dưới lưng bệnh nhân để khi chuyển bệnh nhân từ bàn mổ qua xe hay giường ta chỉ cần khiêng tấm vải đã đặt dưới lưng bệnh nhân, như thế rất nhẹ nhàng và rất tiện lợi.
Di chuyển người bệnh từ phòng mổ đến phòng hồi sức hậu phẫu: là trách nhiệm thuộc về điều dưỡng phòng mổ và kỹ thuật viên gây mê. Thường gây mê đi phía đầu người bệnh để dễ dàng cung cấp oxy, theo dõi hô hấp… Điều dưỡng đi sau nhưng phải luôn quan sát và duy trì an toàn cho người bệnh. Khi di chuyển người bệnh, điều dưỡng cần chú ý các vấn đề như thời gian di chuyển ngắn nhất, cần theo dõi sát hô hấp như ngưng thở, sút ống nội khí quản, thiếu oxy.
2. Chăm sóc người bệnh sau mổ tại phòng Hồi sức hậu phẫu
Cuộc mổ thành công tùy thuộc một phần lớn vào sự chăm sóc sau mổ. Giai đoạn ngay sau mổ là giai đoạn có nhiều rối loạn về sinh lý bao gồm các biến chứng về hô hấp, tuần hoàn, kích thích, đau, rối loạn chức năng thận, rối loạn đông máu, hạ nhiệt độ...gây ra do gây mê hoặc do phẫu thuật. Trong giai đoạn này, người bệnh cần được chăm sóc liên tục do chưa ổn định về tuần hoàn, hô hấp, vết mổ, nguy cơ chảy máu cao…
Để phát hiện sớm các biến chứng này cần có những nhân viên được huấn luyện, có kinh nghiệm, cần có các phương tiện để theo dõi bệnh nhân sau mổ. Điều quan trọng trong giai đoạn này là không bao giờ được để bệnh nhân chưa tỉnh thuốc mê nằm một mình.
Nhiệt độ: Người bệnh sau một quá trình bất động trên bàn mổ, thấm ướt do nước rửa trong lúc mổ, dịch thoát ra trong quá trình phẫu thuật, do thuốc mê, do nhiệt độ phòng mổ, do truyền dịch nên dễ bị lạnh.
An toàn: Trong giai đoạn hồi tỉnh người bệnh dễ bị kích động vật vã. Cần cố định người bệnh như kéo chấn song giường lên cao, cố định tay người bệnh. Người bệnh thường có nhiều dẫn lưu, có những dẫn lưu rất quan trọng trong điều trị và nguy hiểm khi sút ống hay tuột ống. Vì thế, cần chú ý không để người bệnh đè lên ống dẫn lưu hay rút ống dẫn lưu.
Điều dưỡng cần nhận định tình trạng người bệnh ngay sau mổ để có hướng lập kế hoạch chăm sóc cho người bệnh. Điều dưỡng cần biết chẩn đoán bệnh và phương pháp giải phẫu, cần biết toàn trạng, tình trạng thông khí và các dấu hiệu sống của người bệnh. Người bệnh sử dụng phương pháp gây mê nào, kháng sinh, thuốc hồi sức, dịch truyền, có truyền máu và đã truyền bao nhiêu đơn vị máu, có tai biến không… Những thông tin diễn biến đặc biệt trong mổ cũng cần được biết để dễ theo dõi. Nhận định có bao nhiêu dẫn lưu, loại nào, các bất thường khác của người bệnh. Nhận định tâm lý người bệnh tỉnh sau mổ cũng rất quan trọng.
1. Hô hấp
Ở giai đoạn này thiếu oxy hay gặp do những thay đổi hô hấp khi gây mê, thở yếu do còn tác dụng của thuốc mê, do đau, do run lạnh làm tăng tiêu thụ oxy… Mục đích chính là duy trì thông khí phổi và phòng ngừa thiếu oxy máu.
1.1. Nguyên nhân:
Tắc đường thở do tụt lưỡi, do đàm, tắc gập ống Nội khí quản, co thắt thanh quản, phù nề thanh quản… Thiếu oxy do xẹp phổi, phù phổi, tắc mạch phổi, co thắt phế quản. Tăng thông khí do ức chế thần kinh hô hấp, liệt hô hấp do thuốc giãn cơ, thuốc mê, hạn chế thở do đau.
1.2. Nhận định
Nhịp thở, kiểu thở, tần số thở, thở sâu, độ căng giãn lồng ngực, da niêm, thở có kèm cơ hô hấp phụ như co kéo cơ liên sườn, cánh mũi phập phồng,... Người bệnh tự thở, thở oxy qua canule, người bệnh có nội khí quản, mở khí quản, người bệnh đang thở máy.
Dấu hiệu thiếu oxy: khó thở, khò khè, đàm nhớt, tím tái, vật vã, tri giác lơ mơ, lồng ngực di động kém, chỉ số oxy trên monitor SaO2 > 90%, PaO2 < 70mmHg.
1.3. Can thiệp điều dưỡng
Theo dõi sát hô hấp của người bệnh, đánh giá tần số, nhịp thở, kiểu thở, các dấu hiệu khó thở. Nếu nhịp thở nhanh hơn 30 lần/phút hay chậm dưới 15 lần/phút thì báo cáo ngay cho thầy thuốc. Theo dõi chỉ số oxy trên máy monitor, khí máu động mạch. Dấu hiệu thiếu oxy trên người bệnh, tím tái, thở co kéo, di động của lồng ngực kém, nghe phổi.
Chăm sóc: Cung cấp đủ oxy, luôn luôn phòng ngừa nguy cơ thiếu oxy cho người bệnh. Làm sạch đường thở, hút đàm nhớt và chất nôn ói, khi hút cần chú ý với người bệnh cắt amiđan.
Tư thế người bệnh cũng ảnh hưởng đến khả năng thông khí. Khi người bệnh mê cho nằm đầu bằng, mặt nghiêng sang một bên hoặc kê gối sau vai . Nếu người bệnh tỉnh, cho người bệnh nằm tư thế Fowler. Trong trường hợp người bệnh khó thở hay thiếu oxy, điều dưỡng thực hiện y lệnh cung cấp oxy qua thở máy, bóp bóng. Nếu người bệnh tỉnh cần hướng dẫn người bệnh tham gia vào tập thở, cách hít thở sâu.
2. Tim mạch
Theo dõi: mạch, nhịp tim, huyết áp, áp lực tĩnh mạch trung ương
2.1. Nguyên nhân
Hạ huyết áp có thể do mất máu, giảm thể tích dịch do mất dịch qua dẫn lưu, nôn ói, nhịn ăn uống trước mổ, do bệnh lý, bệnh lý về tim, do thuốc ảnh hưởng đến tưới máu cho mô và các cơ quan, đặc biệt là tim, não, thận, do tư thế.
Cao huyết áp: do đau sau phẫu thuật, bàng quang căng chướng, kích thích, khó thở, nhiệt độ cao, …
Rối loạn nhịp tim: tổn thương cơ tim, hạ kali máu, thiếu oxy, mạch nhanh, nhiễm toan – kiềm, bệnh lý tim mạch, hạ nhiệt độ…
2.2. Nhận định tình trạng người bệnh
Nhận định tình trạng tim mạch: da niêm, dấu hiệu chảy máu, dấu hiệu thiếu máu, Hct, tìm hiểu về bệnh lý tim mạch của người bệnh. Dấu hiệu mất nước, lượng dịch vào ra, áp lực tĩnh mạch trung tâm, nước tiểu, điện tim.
2.3. Can thiệp điều dưỡng
Theo dõi:
Ngay sau mổ, điều dưỡng phải đo mạch, huyết áp và ghi chép đầy đủ. Cần phát hiện sớm dấu hiệu tụt huyết áp do chảy máu, phát hiện chảy máu qua vết mổ, qua dẫn lưu, các dấu hiệu biểu hiện thiếu máu trên lâm sàng như: mạch nhanh, huyết áp giảm, da niêm nhợt.
Nhận định tình trạng da niêm: màu sắc, độ ẩm, nhiệt độ da, dấu hiệu đổ đầy mao mạch. Lượng dịch trước và sau mổ cần được theo dõi sát, theo dõi số lượng nước tiểu mỗi giờ. Ngoài ra cũng cần theo dõi tình trạng rối loạn điện giải biểu hiện trên lâm sàng, trên xét nghiệm Ion đồ.
Theo dõi áp lực tĩnh mạch trung tâm, bình thường 5–12cmH2O, các dấu mất nước, khát, môi khô; đánh giá thường xuyên để giúp người thầy thuốc cân bằng chính xác tình trạng nước xuất nhập nhằm tránh nguy cơ suy thận cấp. Với những người bệnh già, bệnh tim thì việc thừa nước hay thiếu nước rất gần nhau. Việc thừa nước cũng có nguy cơ người bệnh rơi vào bệnh lý phù phổi cấp.
Chăm sóc:
– Đặt máy đo điện tim liên tục với người bệnh nặng, người có bệnh tim, người già.
– Nâng đỡ nhẹ nhàng tránh tụt huyết áp tư thế.
– Thực hiện truyền dịch, truyền máu đúng y lệnh số giọt, thời gian.
– Ghi vào hồ sơ tổng dịch vào ra mỗi giờ/24 giờ.
3. Nhiệt độ
3.1. Nguyên nhân
Tăng thân nhiệt: Người bệnh sau mổ thường sốt nhẹ do mất nước, do tình trạng phản ứng cơ thể sau mổ; thường sau mổ 1–2 ngày nhiệt độ tăng nhẹ 3705– 380C, nhưng nếu sốt cao hơn thì cần theo dõi và phát hiện sớm nguyên nhân của nhiễm trùng.
Hạ thân nhiệt: do ẩm ướt, người già, suy dinh dưỡng, do nhiệt độ môi trường, do tình trạng suy kiệt…
3.2. Can thiệp điều dưỡng
Theo dõi nhiệt độ thường xuyên và ghi chép đầy đủ, thực hiện bù nước theo y lệnh. Nếu sau 3 ngày mà vẫn sốt > 380C thì cần theo dõi dấu hiệu nhiễm trùng vết mổ, nhiễm trùng tiết niệu, viêm phổi…. Khi nhiệt độ tăng cao cần thực hiện chăm sóc giảm sốt cho người bệnh, vì khi nhiệt độ cao cũng làm người bệnh thiếu oxy. Đối với người già, bệnh nặng, suy dinh dưỡng, người bệnh cần luôn được giữ ấm.
Cần chú ý người bệnh ngay sau mổ vì cũng rất hay hạ thân nhiệt vì vậy cần ủ ấm kịp thời, truyền dịch ấm, đảm bảo nhiệt độ phòng phù hợp.
4. Thần kinh
Bệnh nhân tỉnh hay mê. Nếu bệnh nhân chưa tỉnh cần được theo dõi sát và đặt bệnh nhân ở tư thế thích hợp.
4.1 Theo dõi
Theo dõi mức độ mê, cảm giác, vận động, đồng tử, động kinh, các hành vi rối loạn tinh thần. Người bệnh lo sợ khi tỉnh dậy trong môi trường lạ, vật vã, kích thích do đau, thiếu oxy, bí tiểu, duy trì ở một tư thế quá lâu…
Run do nhiệt độ môi trường quá thấp, truyền máu, dịch quá lạnh, thời gian mổ quá lâu, người già, người bệnh suy dinh dưỡng, phản ứng thuốc.
4.2. Chăm sóc
Đánh giá tri giác người bệnh (bảng điểm Glasgow). Trong giai đoạn hồi tỉnh người bệnh dễ kích thích, vật vã nên điều dưỡng cần đảm bảo an toàn cho người bệnh. Thực hiện thuốc an thần khi có chỉ định. Theo dõi vận động, cảm giác của chi 4 giờ đầu đối với người bệnh gây tê tuỷ sống.
Khi xoay trở, chăm sóc cần tránh chèn ép chi. Giúp người bệnh tư thế thoải mái, phù hợp. Làm công tác tư tưởng cho người bệnh nếu người bệnh tỉnh. Động viên tinh thần cho bệnh nhân, tạo cho bệnh nhân cảm giác an tâm, tránh cho bệnh nhân những lo sợ không đáng có để người bệnh có tinh thần tốt nhất vượt qua bệnh tật.
5. Tiết niệu
Theo dõi lượng, màu sắc nước tiểu sau mổ (trung bình 0,5 -1ml/kg/giờ), đặc biệt một số trường hợp bệnh nặng hoặc chưa có nước tiểu 6- 8 giờ sau mổ,..
5.1. Nhận định tình trạng người bệnh
Số lượng, màu sắc nước tiểu, cầu bàng quang, dấu hiệu phù chi, huyết áp, cân nặng, người bệnh có thông tiểu không? Nhận định các dấu hiệu thiếu nước, rối loạn điện giải, creatinine, Hct..
5.2. Can thiệp điều dưỡng
Theo dõi lượng nước xuất nhập, tổng lượng dịch vào ra/24 giờ, tính chất, màu sắc, số lượng nước tiểu. Chú ý nếu số lượng nước tiểu giảm hơn 30ml/giờ đối với người điều dưỡng cần báo bác sĩ.
Thực hiện bù nước và điện giải theo y lệnh. Chăm sóc người bệnh phù, kê chi cao, chăm sóc da sạch sẽ, tránh loét.. Theo dõi huyết áp thường xuyên, cân nặng mỗi ngày. Trường hợp có thông niệu đạo cần chăm sóc sạch sẽ bộ phận sinh dục và hệ thống thông niệu đạo.
6. Các can thiệp điều dưỡng khác:
Thực hiện y lệnh thuốc: các loại thuốc giảm đau, chống nôn, kháng sinh..
Dự phòng và điều trị đau sau mổ là một vấn đề lớn trong chăm sóc sau mổ, Cần nhớ rằng thuốc giảm đau nên được cho theo giờ không đợi đến lúc xuất hiện cảm giác đau mới tiêm.
Đánh giá mức độ đau là dựa vào lâm sàng, dùng thang điểm đánh giá EVA (Echelle visuelle analogique) hoặc đánh giá định tính (đau ít, đau vừa, đau nhiều, đau không chịu nổi).
Các thuốc có thể dùng hiện nay:
Paracetamol: Prodafalgan 1g, dùng liều 15mg/kg/6giờ không dùng quá 6g/ngày.
Prodafalgan là tiền chất của paracetamol sau khi tiêm 1g prodafalgan sẽ bị thuỷ phân cho 0,5g paracetamol.
Diclofenac (Voltarene 75mg) liều lượng 3mg/kg/ngày.
Bậc thang dùng thuốc giảm đau của Tổ chức y tế thế giới:
I. Không thuộc nhóm thuốc phiện: aspirine, paracetamol.
IIa. Thuốc phiện tác dụng yếu: codeine (Dafalgan codeine), dextropropoxyphen (Diantalvic).
IIb. Thuốc phiện tác dụng trung bình: temgésic, nubaine, topalgic, contramal.
IIIa. Thuốc phiện tác dụng mạnh: morphine, fentanyl.
IIIb. Thuốc phiện mạnh dạng tiêm: morphine.
Truyền dịch, điện giải
Truyền dịch sau mổ để bù thể tích dịch thiếu do nhịn ăn, uống, dịch truyền cung cấp năng lượng. Người lớn trọng lượng 60kg lượng dịch cung cấp từ 2000-2500ml/ngày hoặc cho 35-40ml/kg/ngày, nếu thời tiết nóng hoặc bệnh nhân sốt có thể tăng lên 3000ml.
Các loại dịch có thể dùng sau mổ trong điều kiện hiện nay: dung dịch ringer lactate, dung dịch NaCl 0,9%, dung dịch glucose 5%, 10%, dung dịch nuôi dưỡng: albumin, lipid…


